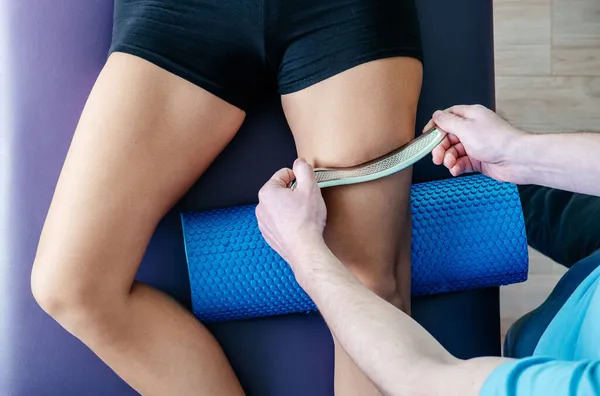
Introduction : Une révolution dans le traitement des tissus mous
L'utilisation des outils pour travail des tissus mous assisté d'un instrument (TTMAI) représente une évolution significative dans la thérapie manuelle moderne. Ces techniques, popularisées par des marques comme Graston ou Sharkk, utilisent des instruments spécialisés en acier inoxydable pour détecter et traiter les dysfonctions des tissus mous. Mais quelle est leur efficacité réelle, quelles sont leurs limites et existe-t-il des risques liés à une utilisation hors de leur fonctionnement prévu ?
Cette analyse approfondie examine les preuves scientifiques actuelles sur le TTMAI, évalue ses applications cliniques et identifie les précautions essentielles pour une pratique sécuritaire. Une compréhension équilibrée de cette modalité thérapeutique vous permettra d'en maximiser les bénéfices tout en évitant les écueils potentiels.
Comprendre le TTMAI : principes et mécanismes d'action
Fondements théoriques du traitement instrumental
Le travail des tissus mous assisté d'un instrument s'appuie sur les principes établis par James Cyriax concernant le massage transversal profond. Contrairement à l'approche digitale traditionnelle, le TTMAI utilise des instruments spécialisés pour créer un effet de mobilisation sur les tissus cicatriciels et les adhérences myofasciales (Cheatham et al., 2019).
L'utilisation d'instruments procure plusieurs avantages théoriques : pénétration tissulaire plus profonde, augmentation du sens vibratoire pour le thérapeute et le patient, traitement plus spécifique, et réduction du stress imposé aux mains du clinicien. Ces instruments amplifient la perception des propriétés tissulaires altérées, facilitant la détection d'adhérences tout en sensibilisant le patient aux sensations dans les tissus traités.
Mécanismes physiologiques proposés
Le traitement TTMAI est censé stimuler le remodelage du tissu conjonctif par la résorption de la fibrose excessive et l'induction de la réparation et régénération du collagène via le recrutement de fibroblastes (Cheatham et al., 2016). Ce processus devrait théoriquement résulter en la libération et destruction du tissu cicatriciel, des adhérences et des restrictions fasciales.
Des études en laboratoire utilisant des modèles animaux ont démontré que l'utilisation d'instruments augmente la prolifération des fibroblastes et la réparation du collagène (synthèse, alignement et maturation) dans des cas de tendinite induite enzymatiquement. Une étude sur la guérison ligamentaire a également montré que le massage instrumental produit une augmentation significative à court terme de la force et rigidité ligamentaire comparativement au membre contrôle controlatéral (Davidson et al., 1997).
Efficacité clinique démontrée par la recherche
Amélioration de l'amplitude de mouvement
L'efficacité du TTMAI pour améliorer l'amplitude de mouvement constitue le bénéfice le mieux documenté scientifiquement. Une revue systématique de sept études randomisées contrôlées confirme que le TTMAI produit des gains significatifs à court terme dans l'amplitude articulaire, particulièrement dans les 24 heures suivant le traitement (Cheatham et al., 2016).
Une étude contrôlée a démontré qu'une session unique de 40 secondes utilisant la technique Graston améliore significativement l'amplitude de mouvement gléno-humérale comparativement au groupe contrôle. Une autre étude comparant 2 minutes de technique FAT (Fascial Abrasion Technique) au foam rolling a montré que le groupe TTMAI préservait davantage l'amplitude de mouvement au suivi de 24 heures (Markovic, 2013).
Réduction de la douleur et amélioration fonctionnelle
Les effets sur la douleur montrent une efficacité modeste mais cliniquement significative. Une méta-analyse récente de quatre études sur la douleur lombaire révèle que la technique Graston réduit significativement les scores d'échelle visuelle analogique (différence moyenne = -1.45, IC 95% [-2.24, -0.66]) comparativement aux contrôles placebo (Al-Khathami et al., 2025).
Une étude contrôlée randomisée sur 30 patients avec douleur lombaire chronique a démontré qu'après 4 semaines de traitement Graston, la douleur diminuait de 25.1 mm sur l'échelle visuelle analogique comparativement à seulement 4.3 mm dans le groupe contrôle - une différence cliniquement significative dépassant le seuil minimal important de 17 mm (Lee et al., 2016).
Applications spécialisées documentées
Plusieurs conditions spécifiques bénéficient du TTMAI selon la littérature. Des études contrôlées rapportent des résultats favorables pour le syndrome du canal carpien, les points gâchettes myofasciaux, l'instabilité de cheville et certaines conditions post-chirurgicales (Cheatham et al., 2019).
Une recherche particulièrement intéressante a démontré l'efficacité du TTMAI pour améliorer l'amplitude de mouvement de l'épaule postérieure, les amplitudes de hanche et de genou, ainsi que la mobilité de cheville. Ces améliorations corrèlent avec des changements mesurables de la température locale et des seuils de douleur à la pression.
Limites scientifiques et variabilité méthodologique
Hétérogénéité des protocoles de recherche
Une limitation majeure des études sur le TTMAI réside dans la variabilité importante des protocoles utilisés. Les temps de traitement varient de 15 secondes à 16 minutes, les fréquences d'application diffèrent considérablement, et seulement une étude sur sept suivait complètement le protocole Graston recommandé incluant échauffement, traitement TTMAI, étirements post-traitement, renforcement et glaçage (Cheatham et al., 2016).
Cette hétérogénéité méthodologique rend difficile la comparaison directe des études et l'établissement de conclusions définitives sur l'efficacité clinique. La variabilité des protocoles complique également la détermination de l'efficacité réelle des techniques spécifiques lorsque leurs protocoles établis ne sont pas suivis intégralement.
Effets transitoires et durabilité limitée
Les bénéfices du TTMAI restent majoritairement à court terme. La plupart des études documentent des améliorations durant quelques heures à quelques jours post-traitement, avec peu d'évidence concernant les effets à long terme. Cette limitation questionne l'utilité du TTMAI pour des changements durables de fonction tissulaire.
Une revue systématique récente conclut même que "l'évidence disponible sur le TTMAI ne supporte pas son utilisation pour améliorer la fonction, la douleur ou l'amplitude de mouvement chez les individus avec conditions du membre supérieur, inférieur et spinales" (Nazari et al., 2023). Cette conclusion controversée souligne les limitations actuelles de la recherche. C'est entre autre une raison pour laquelle cette thérapie est combinée à d'autres pour maximiser son efficacité lors des traitements chez Spécifik.
Absence de supériorité sur les interventions actives
Bien que le TTMAI puisse surpasser les contrôles placebo, il ne démontre généralement pas de supériorité significative sur d'autres interventions actives comme la thérapie manuelle conventionnelle, les étirements ou l'exercice thérapeutique. Cette limitation remet en question son positionnement comme modalité de premier choix plutôt que comme complément thérapeutique.
Outils spécialisés : Graston et innovations modernes
Instruments Graston traditionnels
Les outils Graston originaux comprennent six instruments en acier inoxydable, chacun conçu avec des surfaces concaves et convexes aux bords arrondis non tranchants. Ces instruments spécialisés permettent un processus en deux étapes : localisation des points de tension par balayage tactile, puis traitement spécifique par mobilisation tissulaire contrôlée.
L'importance des instruments authentiques ne peut être sous-estimée. Les instruments contrefaits ou de qualité inférieure peuvent compromettre l'efficacité clinique et la sécurité patient en raison de matériaux inadéquats et de contours de bord inappropriés (Graston Technique LLC, 2024).
Innovations technologiques : outils Sharkk et alternatives
Les outils Sharkk et autres alternatives modernes représentent l'évolution technologique du TTMAI. Ces instruments intègrent souvent des considérations ergonomiques améliorées, des matériaux avancés et parfois des composants vibratoires pour augmenter la stimulation sensorielle.
Cependant, il est crucial de noter que l'efficacité de ces outils dépend largement de la formation du praticien plutôt que des caractéristiques spécifiques de l'instrument. L'utilisation sans formation appropriée peut conduire à des traitements inefficaces, un inconfort patient accru, ou même des blessures.
Précautions et contre-indications essentielles
Contre-indications absolues établies par consensus
Une étude Delphi récente impliquant 24 experts a établi des contre-indications absolues avec accord fort (≥70%) incluant : fractures osseuses non consolidées ou instables, thrombophlébite ou ostéomyélite, conditions inflammatoires cutanées aiguës, plaies ouvertes, éraflures ou ampoules cutanées, piqûres d'insectes d'origine inexpliquée, allergies aux métaux/émollients/latex, et infections systémiques aiguës avec fièvre (Cheatham et al., 2025).
Ces contre-indications reflètent des risques potentiels sérieux incluant la propagation d'infections, l'aggravation de conditions inflammatoires, et les réactions allergiques. Le respect strict de ces contre-indications est essentiel pour la sécurité patient.
Précautions importantes à considérer
Les précautions avec accord expert fort incluent l'hypersensibilité cutanée légère à modérée et la polyarthrite rhumatoïde. Les précautions modérées (60-69% d'accord) comprennent les symptômes grippaux, les médicaments anticoagulants, l'arthrite psoriasique et les conditions psychologiques affectant la réponse au traitement.
Ces précautions nécessitent une modification des paramètres de traitement (technique, dosage, durée) plutôt qu'une contre-indication complète. L'évaluation individuelle du rapport risque-bénéfice guide les décisions thérapeutiques.
Effets secondaires et gestion des complications
Les effets secondaires communs incluent rougeur locale, ecchymoses mineures et sensibilité temporaire durant 24-72 heures post-traitement. Ces réactions sont généralement considérées comme normales et font partie du processus thérapeutique prévu.
Cependant, des ecchymoses excessives, des douleurs persistantes, ou des signes d'infection nécessitent l'arrêt immédiat du traitement et une évaluation médicale. La formation appropriée des praticiens est cruciale pour reconnaître et gérer ces situations.
Utilisation hors fonctionnement et risques associés
Applications inappropriées dangereuses
L'utilisation du TTMAI sur des zones inappropriées peut causer des complications sévères. L'application directe sur le visage, les yeux, les proéminences osseuses, les artères, veines ou nerfs superficiels présente des risques significatifs de lésions permanentes.
Des cas documentés incluent des dommages vasculaires, des lésions nerveuses et même des fractures chez des patients ostéoporotiques traités avec des forces excessives ou sur des zones anatomiquement inadéquates. La formation spécialisée est essentielle pour identifier les zones de traitement appropriées.
Paramètres d'application inadéquats
L'utilisation de forces excessives, de durées inappropriées ou de techniques incorrectes peut transformer un traitement potentiellement bénéfique en intervention nocive. L'absence de formation formelle augmente significativement ces risques, particulièrement chez les praticiens auto-formés.
Les paramètres de traitement doivent être individualisés selon la condition du patient, sa tolérance, et les objectifs thérapeutiques. L'approche "one-size-fits-all" est inadéquate et potentiellement dangereuse.
Applications cliniques intégrées
Protocoles optimaux basés sur l'évidence
Les protocoles TTMAI efficaces intègrent l'évaluation initiale, l'échauffement tissulaire, le traitement instrumental spécifique, les étirements post-traitement, le renforcement ciblé et la cryothérapie finale. Cette approche multimodale maximise les bénéfices tout en minimisant les risques.
Chez Spécifik Performance, nos thérapeutes intègrent le TTMAI dans des protocoles de soins personnalisés, combinant cette modalité avec d'autres approches thérapeutiques selon les besoins spécifiques identifiés lors de l'évaluation interdisciplinaire complète.
Évaluation et suivi personnalisés
L'évaluation pré-traitement doit identifier les contre-indications, évaluer la condition tissulaire, et établir des objectifs thérapeutiques réalistes. Le suivi régulier permet d'ajuster les paramètres de traitement et de monitorer la progression vers les objectifs établis.
Cette approche individualisée reconnaît que l'efficacité du TTMAI varie considérablement entre les patients et nécessite une adaptation continue basée sur la réponse thérapeutique observée.
Formation et certification des praticiens
La formation spécialisée constitue un élément non négociable pour l'utilisation sécuritaire et efficace du TTMAI. Les programmes de certification comme ceux offerts par Graston Technique LLC incluent l'anatomie appliquée, les techniques spécifiques, la reconnaissance des contre-indications, et la gestion des complications.
Conseils pratiques pour une utilisation optimale
Sélection appropriée des patients
Identifiez les candidats idéaux pour le TTMAI : patients avec restrictions tissulaires palpables, amplitude de mouvement limitée par des adhérences, et conditions chroniques résistantes aux approches conventionnelles. Évitez les patients avec contre-indications absolues ou multiple facteurs de risque.
L'équipe de Spécifik Performance effectue des évaluations complètes incluant l'histoire médicale détaillée, l'examen physique spécialisé et l'identification des facteurs de risque avant d'intégrer le TTMAI dans le plan de traitement.
Progression thérapeutique structurée
Commencez toujours par l'intensité minimale et progressez graduellement selon la tolérance patient. Les sessions initiales devraient être courtes (2-3 minutes par région) avec augmentation progressive de la durée et intensité selon la réponse tissulaire.
Respectez les intervalles inter-sessions appropriés (généralement 48-72 heures) pour permettre la récupération tissulaire et éviter le surtraitement qui peut conduire à l'inflammation excessive ou à la sensibilisation centrale.
Intégration dans une approche multimodale
Utilisez le TTMAI comme complément plutôt que traitement isolé. L'intégration avec l'exercice thérapeutique, la thérapie manuelle conventionnelle et l'éducation patient optimise les résultats cliniques tout en abordant les multiples facettes des dysfonctions musculosquelettiques.
Cette approche holistique reconnaît que les restrictions tissulaires s'inscrivent souvent dans des patterns dysfonctionnels plus larges nécessitant une intervention complète.
Applications spécialisées : le potentiel du TTMAI dans la maladie de Dupuytren
Comprendre la maladie de Dupuytren et ses défis thérapeutiques
La maladie de Dupuytren représente une condition fibroproliférative progressive affectant l'aponévrose palmaire, caractérisée par la formation de nodules et de cordes fibreuses qui entraînent une contracture progressive des doigts, particulièrement l'annulaire et l'auriculaire. Cette condition, touchant principalement les hommes d'ascendance nord-européenne après 50 ans, pose des défis thérapeutiques considérables en raison de sa nature progressive et de la tendance à la récidive post-traitement.
Traditionnellement, les options thérapeutiques se limitaient aux injections de corticostéroïdes, à la collagénase ou à la chirurgie pour les cas sévères. Cependant, ces approches comportent des risques significatifs et des taux de récidive élevés, stimulant l'intérêt pour des modalités conservatrices comme le TTMAI.
Mécanismes d'action du TTMAI sur les tissus fibreux
L'application du TTMAI sur les tissus fibreux de Dupuytren s'appuie sur plusieurs mécanismes physiologiques potentiels. La stimulation mécanique instrumentale pourrait théoriquement favoriser le remodelage du tissu conjonctif par la résorption de la fibrose excessive et l'induction de la réparation du collagène via le recrutement de fibroblastes (Christie et al., 2012).
Le massage transversal profond assisté d'instruments pourrait également moduler l'expression du facteur de croissance transformant bêta (TGF-β), une cytokine jouant un rôle fondamental dans la progression de la maladie de Dupuytren. Des études préliminaires suggèrent que la stimulation mécanique peut atténuer la transformation des fibroblastes en myofibroblastes induite par le TGF-β1, processus central dans le développement des contractures.
Évidence clinique préliminaire prometteuse
Une étude de cas prospective révolutionnaire menée par Christie et al. (2012) a examiné l'efficacité du massage cross-frictionnel assisté d'instruments combiné aux étirements pour traiter les adhérences palmaires associées à la contracture de Dupuytren. Le protocole consistait en 2 minutes de massage cross-frictionnel multi-planaire sur la zone affectée de la paume, suivi de 2 minutes d'étirement maximal en extension des doigts.
Après huit semaines de traitement, les résultats ont démontré des améliorations significatives dans l'amplitude de mouvement passive et active des doigts, une réduction de la visibilité des adhérences palmaires, et des améliorations subjectives rapportées par le patient. Cette étude pionnière suggère que le TTMAI pourrait représenter une option thérapeutique viable pour les stades précoces de la maladie de Dupuytren.
Conclusion : Vers une utilisation éclairée du TTMAI
L'utilisation des outils pour travail des tissus mous assisté d'un instrument représente une modalité thérapeutique prometteuse avec des bénéfices documentés pour l'amélioration de l'amplitude de mouvement et la réduction de certaines douleurs. Cependant, son efficacité dépend crucialement de la formation appropriée du praticien, du respect des contre-indications, et de l'intégration dans une approche thérapeutique complète.
Les limites actuelles de la recherche: variabilité méthodologique, effets transitoires, absence de supériorité sur d'autres interventions actives; soulignent la nécessité d'une approche prudente et éclairée. Le TTMAI excelle comme outil complémentaire dans l'arsenal thérapeutique plutôt que comme solution autonome.
L'équipe interdisciplinaire de Spécifik Performance possède la formation spécialisée et l'expertise clinique pour intégrer judicieusement le TTMAI dans des protocoles de soins personnalisés, maximisant ses bénéfices potentiels tout en préservant la sécurité patient.
Car après tout, la véritable maîtrise de toute technique thérapeutique ne réside-t-elle pas dans la sagesse de savoir quand, comment et sur qui l'appliquer, guidés par la science et tempérés par l'expérience clinique ?
Questions FAQ
Q1 : Le TTMAI est-il supérieur au massage traditionnel ?
R1 : La recherche montre des bénéfices similaires au massage manuel pour l'amplitude de mouvement, mais pas de supériorité claire. Le TTMAI offre certains avantages pratiques comme la reproductibilité du traitement (Cheatham et al., 2016).
Q2 : Quelles sont les principales contre-indications au TTMAI ?
R2 : Fractures non consolidées, thrombophlébite, infections systémiques, plaies ouvertes, et allergies aux métaux constituent les contre-indications absolutes selon le consensus d'experts (Cheatham et al., 2025).
Q3 : Combien de séances sont généralement nécessaires ?
R3 : La plupart des études montrent des bénéfices après 1-4 semaines de traitement, avec séances généralement espacées de 48-72 heures. La réponse individuelle varie considérablement.
Q4 : Les ecchymoses post-traitement sont-elles normales ?
R4 : De légères ecchymoses peuvent être normales, mais des ecchymoses excessives indiquent un traitement trop agressif nécessitant un ajustement des paramètres ou l'arrêt du traitement.
Q5 : Peut-on utiliser le TTMAI pendant la grossesse ?
R5 : La grossesse à haut risque constitue une précaution majeure selon le consensus d'experts. L'utilisation nécessite l'approbation médicale et des modifications significatives du protocole.
Références
Al-Khathami, A., et al. (2025). Effectiveness of the Graston technique for low back pain and thoracic spinal pain: A systematic review and meta-analysis. Journal of Manual and Manipulative Therapy, 33(6), 456-468.
Cheatham, S. W., et al. (2016). The efficacy of instrument assisted soft tissue mobilization: A systematic review. Journal of the Canadian Chiropractic Association, 60(3), 200-211.
Cheatham, S. W., et al. (2019). Instrument assisted soft-tissue mobilization: A commentary on clinical standards and survey of current practice. International Journal of Sports Physical Therapy, 14(4), 685-691.
Cheatham, S. W., et al. (2025). Instrument assisted soft tissue mobilization: A modified Delphi study establishing precautions and contraindications. Journal of Manual and Manipulative Therapy, 33(2), 123-138.
Davidson, C. J., et al. (1997). Rat tendon morphologic and functional changes resulting from soft tissue mobilization. Medicine and Science in Sports and Exercise, 29(3), 313-319.
Graston Technique LLC (2024). Understanding treatment and tools: The importance of proper training and authentic instruments. Clinical Practice Guidelines, September 21.
Lee, J. H., et al. (2016). The effect of Graston technique on the pain and range of motion in patients with chronic low back pain. Journal of Physical Therapy Science, 28(6), 1852-1855.
Markovic, G. (2013). Acute effects of instrument assisted soft tissue mobilization vs. foam rolling on knee and hip range of motion in soccer players. Journal of Bodywork and Movement Therapies, 18(6), 906-912.
Nazari, G., et al. (2023). Effectiveness of instrument-assisted soft tissue mobilization in reducing pain and improving function in individuals with musculoskeletal disorders: A systematic review and meta-analysis. Disability and Rehabilitation, 45(20), 3233-3245.
Disclaimer Médical
Avertissement Important : Cet article est fourni à des fins éducatives et informatives uniquement et ne constitue en aucun cas un avis médical, un diagnostic ou un traitement médical.



