Le moment où tout change
Fermez les yeux quelques secondes. Imaginez votre médecin de famille qui vous voit dans les délais prévus. Imaginez l'urgence sans chaos. Imaginez prendre rendez-vous chez le spécialiste et être reçu en trois semaines, pas trois mois.
Imaginez un système de santé où les patients reçoivent le bon soin, du bon professionnel, au bon moment.
Cela semble impossible? Et pourtant, les données scientifiques et les expériences internationales suggèrent qu'une réduction de 30 % de la surcharge du système de santé canadien est non seulement possible, mais potentiellement inévitable si nous osons réimaginer comment nous organisons nos ressources.
Vous êtes peut-être sceptique. Vous avez raison de l'être. Les systèmes de santé ne changent pas facilement. Mais voici ce que les études révèlent réellement, loin des débats politiques et des positions figées.
1. Le coût caché du statu quo
La réalité actuelle n'est pas viable
Le gouvernement canadien(provincial et territorial) consacre en moyenne 40 % de son budget total à la santé. Avec le vieillissement de la population, ce chiffre augmente constamment. Les lits d'hôpital débordent. Les salles d'urgence tournent à capacité maximale. Les médecins font des heures supplémentaires épuisantes. Les patients attendent mois après mois.
Ce n'est pas une crise mineure. C'est un système approchant le point de rupture.
Mais voici le détail que peu de gens connaissent : une grande partie de cette surcharge est créée par des inefficacités structures, non par un manque de ressources.
Environ 11 millions de Canadiens souffrent chaque année de troubles musculo-squelettiques (douleurs au dos, au cou, aux articulations). Ces conditions représentent la deuxième cause d'invalidité professionnelle au pays. Le coût économique total? 22 milliards de dollars annuellement selon l'Institut canadien d'information sur la santé.
Voici le paradoxe : la majorité de ces cas ne nécessitent PAS une intervention médicale complexe. Ils pourraient être traités plus efficacement par une première ligne coordonnée et multidisciplinaire.
Où s'écoule l'argent réellement
Quand un patient consulte son médecin pour une lombalgie, le médecin fait généralement appel à des tests d'imagerie (IRM, radiographies). Ces tests représentent des dépenses massives. Selon l'Association canadienne des radiologistes (CAR), 10 à 20 % de ces tests d'imagerie médicale ne sont pas nécessaires.
Ensuite, le patient attend des semaines pour une consultation avec un spécialiste. Puis, dans 90 % des cas, le spécialiste détermine que le patient n'a pas besoin de chirurgie. Alors? Il est renvoyé à son médecin généraliste. Semaines perdues. Ressources gaspillées. Patience du patient épuisée.
C'est le cœur du problème : les systèmes fragmentés créent du gaspillage qui surcharge le tout.
2. La solution qui existe déjà : les équipes interdisciplinaires
Quand les disciplines collaborent, les résultats brillent
Les données scientifiques sur l'intégration des soins sont claires et irrésistibles. Les équipes interdisciplinaires coordonnées réduisent le recours aux hôpitaux de 20 à 30 % selon le modèle appliqué. Elles améliorent aussi la satisfaction des patients, la qualité des résultats cliniques, et étonnamment, elles ÉCONOMISENT de l'argent au système.
Comment? En éliminant le chevauchement. En confiant chaque cas au professionnel le plus qualifié. En utilisant les ressources rares exactement où elles sont nécessaires.
Imaginez ceci : un physiothérapeute, un chiropraticien et un médecin travaillant dans le même bâtiment, partageant le dossier médical du patient, communicant quotidiennement. Pas de renvois confus. Pas de tests répétés. Pas de contradictions de diagnostic.
Le patient arrive avec douleur au dos. En une seule visite, il peut être évalué, traité si possible sur place, ou rapidement orienté vers le bon spécialiste avec des informations complètes.
Résultat : le patient se sent entendu, traité rapidement, et guérit mieux. Le système gagne du temps et de l'efficacité.
L'exemple que nous refusons de suivre
Au Wisconsin, une étude comparant les coûts directs des soins pour la lombalgie révéla quelque chose remarquable. Les patients qui consultaient d'abord un chiropraticien engageaient des coûts totaux de 417 dollars sur deux ans. Ceux qui consultaient d'abord un médecin? 576 dollars, soit 28 % plus cher (Grieves, 2009).
Les dépenses maximales étaient encore plus révélatrices : 19 634 dollars pour les soins chiropratiques versus 61 792 dollars pour les soins médicaux. Plus de trois fois plus cher. Et ces chiffres excluaient les coûts des médicaments, généralement prescrits massivement dans les approches médicales traditionnelles.
Au Canada, nous avons accès aux mêmes études. Nous savons que ça marche. Et pourtant, nous n'avons pas intégré les chiropraticiens aux structures de santé publique de façon systématique. Pourquoi? C'est une question politique et structurelle, pas scientifique.
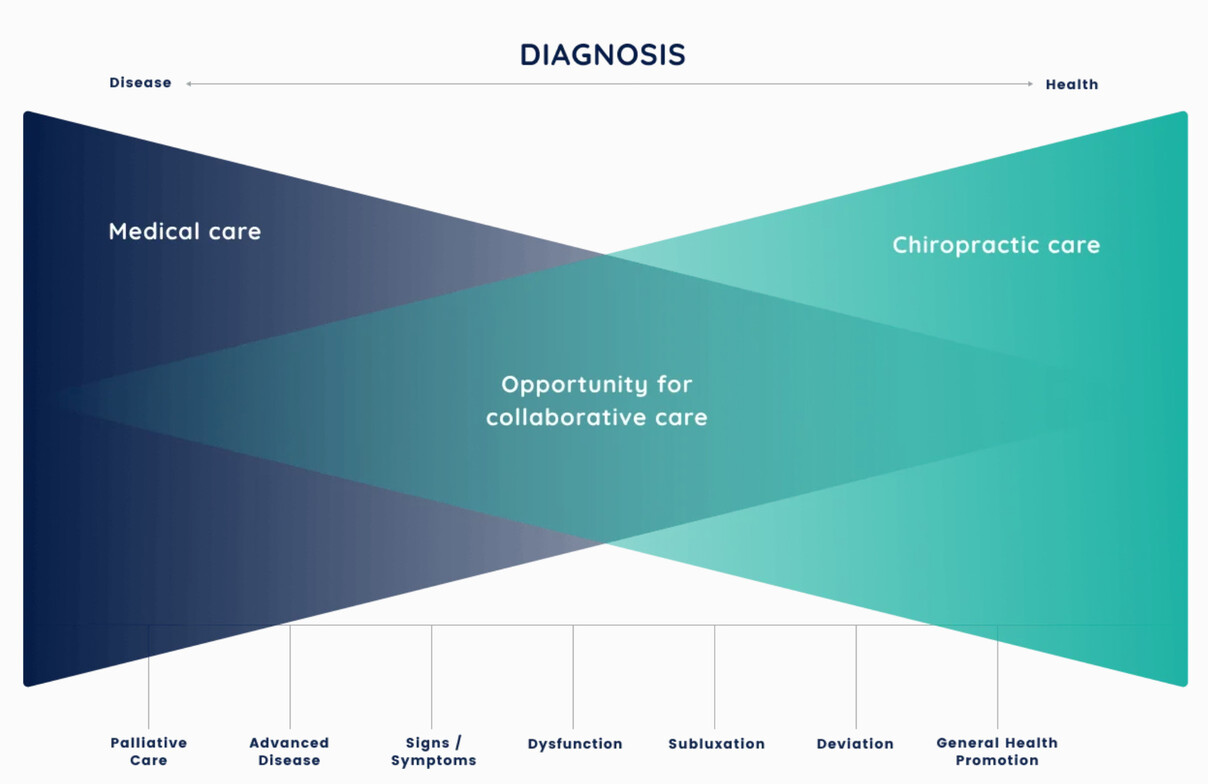
3. Le rôle spécifique de la chiropratique dans ce nouveau système
Pas une substitution, une complémentation intelligente
Il est crucial de le clarifier d'emblée : la chiropratique ne remplace pas la médecine. Elle la complète brillamment pour certaines conditions, particulièrement les troubles neuro-musculo-squelettiques.
La chiropratique excelle à :
- Évaluer et traiter rapidement les douleurs biomécaniques
- Identifier quand une condition requiert une investigation médicale plus profonde
- Offrir une première ligne de soins accessible et efficace
- Prévenir la progression des conditions neuro-musculo-squelettiques vers des complications chroniques
- Réduire le besoin de médicaments opioides, particulièrement dans la gestion de la douleur
La médecine excelle à :
- Diagnostiquer les maladies complexes et systémiques
- Offrir des interventions chirurgicales quand nécessaire
- Gérer les maladies chroniques et les complications multiples
- Fournir les soins aux urgences vitales
Ensemble? Elles créent quelque chose de puissant : une couverture complète, efficace, et humaine.
Le modèle dentaire comme précédent
Le Canada a déjà fait ce virage une fois. La dentisterie est maintenant largement reconnue, réglementée, et intégrée dans le système de santé. Les dentistes sont formés à l'université. Leurs pratiques sont encadrées. Et les résultats en santé publique sont positifs.
Notons que seulement 6,2 % des soins dentaires sont financés publiquement au Canada, le reste étant couvert par l'assurance privée. Un modèle similaire ou légèrement différent pourrait s'appliquer à la chiropratique, en reconnaissant que certains soins chiropratiques offrent un retour sur investissement pour les gouvernements, particulièrement dans la prévention et la première ligne.
4. Comment atteindre cette réduction de 30 %
L'architecture du changement
La réduction de 30 % de la surcharge ne vient pas d'une seule intervention. Elle émerge de trois changements systémiques coordonnés.
Première transformation : reconnaissance officielle. Intégrer les chiropraticiens comme praticiens officiels des équipes interdisciplinaires de première ligne pour les troubles neuro-musculo-squelettiques. Les chiropraticiens sont déjà réglementés, formés rigoureusement, et inscrits dans chaque province canadienne.
Deuxième transformation : coordination structurelle. Créer des cliniques interdisciplinaires où médecins, chiropraticiens, physiothérapeutes et kinésiologues collaborent. Ces modèles existent déjà. Systématiser leur déploiement dans chaque région générerait des économies massives.
Troisième transformation : ajustement du financement. Adopter un modèle hybride où certains soins chiropratiques sont subventionnés selon des critères cliniques et économiques clairs. Identifier les interventions qui réduisent les coûts globaux du système.
D'où vient le chiffre de 30 %?
Cette projection se base sur plusieurs études canadiennes convergentes. Voici les quatre réductions qui, additionnées, approchent 30 % d'allègement.
Réduction 1 : Consultations musculo-squelettiques (15 à 20 %)
Environ 11 millions de Canadiens souffrent annuellement de troubles musculo-squelettiques (Association canadienne de chiropratique, 2018). Ces conditions représentent 42 % des libérations médicales dans les forces armées canadiennes (Forces canadiennes, 2014). Une étude américaine démontre que l'ajout de soins chiropratiques réduit la douleur sans augmenter les coûts (Goertz et al., 2018).
Si ces consultations étaient traitées efficacement en équipes coordonnées dès la première ligne, 15 à 20 % des consultations actuelles pourraient être redirigées, libérant les médecins pour des cas plus complexes.
Réduction 2 : Imagerie diagnostique inutile (10 à 15 %)
Les délais d'attente excessifs en imagerie coûtent 3,54 milliards de dollars annuellement à l'économie canadienne (Association canadienne des radiologistes, 2020). Le Conference Board du Canada (2019) indique que 380 000 Canadiens manquent le travail à cause de ces délais, causant 430 millions de dollars de revenus fiscaux perdus.
Actuellement, 10 à 20 % des tests d'imagerie ne sont pas nécessaires. Une première ligne où les chiropraticiens évaluent directement les conditions neuro-musculo-squelettiques réduirait substantiellement ces demandes redondantes de 10 à 15 %.
Réduction 3 : Prescriptions d'opioïdes (32 à 71 %)
Une étude sur 2 300 patients révèle que seulement 1,3 % des patients recevant soins chiropratiques obtinrent une prescription de tramadol, contre 4 % avec soins médicaux conventionnels (University Hospitals Cleveland Medical Center, 2024).
Une recherche sur 744 000 patients avec sciatalgie montre que ceux recevant manipulations vertébrales étaient 71 % moins susceptibles de subir un événement indésirable lié aux opioïdes et 32 % moins susceptibles d'obtenir une prescription durant la première année (Whedon et al., 2018). Les lignes directrices canadiennes (AMC, 2017) recommandent progressivement la réduction des opioïdes et l'exploration de thérapies non pharmacologiques.
Réduction 4 : Interventions chirurgicales évitables
L'expérience clinique suggère qu'une intervention précoce pour les troubles neuro-musculo-squelettiques réduit les demandes de chirurgie (Rowe & Hébert, 2011). Note importante : cette réduction reste difficile à quantifier précisément avec les données canadiennes actuelles. Des études pilotes seraient nécessaires.
Comment ces réductions s'additionnent
Réorientation de 15 à 20 % des consultations première ligne = allègement direct du temps médecin
Réduction de 10 à 15 % des imageries inutiles = diminution délais attente et coûts directs
Réduction de 32 à 71 % des prescriptions opioïdes = diminution coûts pharmacologiques et complications
Réduction chirurgies évitables (données en développement) = économies coûts hospitaliers
Important : cette projection de 30 % n'est pas une promesse garantie. C'est une estimation prudente basée sur des données convergentes suggérant qu'une restructuration coordonnée pourrait produire un allègement substantiel de la surcharge actuelle. Les projets pilotes régionaux seraient essentiels pour valider ces projections dans le contexte canadien spécifique.
Chez Spécifik Performance Gatineau, nous vivons cette réalité chaque jour. Nos équipes interdisciplinaires fonctionnent selon ce modèle. Les résultats sont tangibles : patients satisfaits, résultats cliniques supérieurs, et coûts optimisés. C'est possible. C'est efficace. Et cela attend d'être généralisé. Nous n'attons plus que le premier médecin désirant être pionner du changement.
5. Les bénéfices que vous ressentiriez concrètement
Si ce système existait demain
Votre médecin généraliste pourrait vous recevoir dans les délais prévus, car il ne serait pas submergé de cas qui pourraient être traités efficacement ailleurs.
Une douleur au dos vous conduirait rapidement à une évaluation multidisciplinaire plutôt qu'à des semaines d'attente pour des tests.
Vous pourriez accéder plus facilement à des soins chiropratiques de qualité, possiblement partiellement couverts selon les critères établis, éliminant la barrière financière pour beaucoup.
Les délais pour voir les spécialistes médicaux diminueraient, car le système aurait filtré les cas correctement à la première ligne.
Votre emploi serait moins affecté par une maladie, car vous seriez traité plus rapidement et plus efficacement.
Pour le système lui-même
Les urgences pourraient se concentrer sur les véritables urgences, non sur les débordements causés par une première ligne inefficace.
Les médecins épuisés pourraient retrouver un équilibre professionnel, réduisant le burnout et l'exode des talents médicaux vers d'autres pays.
Les ressources rares (salles d'opération, lits d'hôpital, spécialistes) seraient allouées aux cas qui les nécessitent réellement, pas à ceux qui auraient pu être gérés à la première ligne.
Le gouvernement économiserait des milliards, libérant du budget pour d'autres domaines critiques (éducation, infrastructure, aide sociale).
6. Les obstacles à surmonter
Pourquoi cela n'existe pas encore
L'inertie institutionnelle. Les gouvernements n'aiment pas changer des structures qui fonctionnent «suffisamment», même si elles sont inefficaces.
La turf protection. Certains professionnels craignent que l'intégration des chiropraticiens réduise leur clientèle ou leur influence.
L'absence de plaidoyer coordonné. Contrairement aux dentistes qui ont bâti une présence forte, le plaidoyer chiropratique au niveau gouvernemental reste fragmenté.
Les limites du financement public. Les gouvernements sont prudents avant de subventionner de nouveaux services, même s'ils créent des économies globales.
Comment les surmonter
Montrer les preuves. Des études supplémentaires ici au Canada démontrant les économies. Des petits modèles pilotes dans des régions et centres volontaires.
Éducation des décideurs. Les politiciens et bureaucrates de la santé doivent comprendre les données. Spécifik Performance et d'autres organisations collaborent activement sur cette sensibilisation.
Engagement citoyen. Quand les Canadiens demandent un changement, les gouvernements écoutent. Le simple fait de comprendre cette vision collectivement crée une pression positive.
Partenariats innovants. Des modèles publics-privés où les cliniques interdisciplinaires fonctionnent comme pilotes, démontrant les bénéfices avant une adoption gouvernementale complète.
L'avenir n'est pas écrit, il est créé
Voici ce que j'aimerais que vous compreniez profondément : ce système de santé soulagé de 30 % de surcharge n'existe pas par hasard, il doit être créé par des décisions conscientes.
Et ces décisions ne viendront pas d'Ottawa ou de Québec par inspiration soudaine. Elles viendront de citoyens qui comprennent les possibilités, qui exigent mieux, et qui supportent les professionnels de santé qui osent construire autrement.
Chez Spécifik Performance Gatineau, nous avons créé ce modèle en miniature. Nos équipes interdisciplinaires fonctionnent exactement selon cette vision. Chaque patient ressent la différence. Chaque guérison est plus rapide. Chaque coût est optimisé.
Nous ne parlons pas de théorie. Nous vivons l'avenir. Et nous invitons d'autres à le faire.
Conseils pratiques pour cette vision devenant réalité
Pour les citoyens
Demandez à votre médecin : "Pourquoi pas une approche interdisciplinaire?" Posez la question. Elle crée de la conscience.
Accédez aux équipes interdisciplinaires quand c'est possible. Vous sentirez la différence. Et cette demande crée le marché pour que d'autres s'organisent de même.
Partagez cette vision avec votre famille, vos collègues. Le changement commence par conversation.
Pour les professionnels de santé
Proposez des modèles de collaboration avec d'autres disciplines. Les freins ne sont pas aussi élevés que vous le pensez.
Documentez vos résultats. Les données maison comptent autant que les études publiées. Montrez ce qui fonctionne.
Pour les décideurs
Lancez des projets pilotes interdisciplinaires. Les résultats parleront. Les données convaincront.
Conclusion : le moment du choix
Imaginez à nouveau votre système de santé idéal. Puis imaginez une chose supplémentaire : c'est possible. Ce n'est pas fantaisie. C'est l'évidence et le gros bon sens basés sur les preuves.
Les structures changent quand les gens les demandent suffisamment fort et clairement. La chiropratique intégrée n'est pas l'ennemi du système de santé, elle est son complément stratégique. Les équipes interdisciplinaires ne sont pas des rêves, elles sont des modèles éprouvés.
Le choix est simple : continuer à faire ce qui surcharge le système, ou avoir le courage de réimaginer.
Chez Spécifik Performance Gatineau, nous avons déjà choisi. Nous construisons ce système plus sage, plus efficace, plus humain. Et nous vous invitons à rejoindre ce mouvement non pas comme spectateur, mais comme créateur.
Prenez rendez-vous. Expérimentez une approche vraiment intégrée. Comprenez dans votre corps et votre esprit ce que signifie recevoir le bon soin, du bon professionnel, au bon moment. Puis, imaginez ce que cela signifierait si c'était l'expérience de tous les Canadiens. C'est cela l'avenir que nous bâtissons. Et c'est cela qui mérite votre engagement.
Questions FAQ
Q : Si la chiropratique était intégrée, coûterait-elle vraiment moins cher au gouvernement?
R : Oui, selon les données. L'étude Grieves (2009) au Wisconsin démontre que les soins chiropratiques pour la lombalgie coûtent 28 % moins cher que les soins médicaux traditionnels sur deux ans. Au Canada, l'analyse des modèles intégrés suggère des économies supplémentaires en réduisant les tests diagnostiques inutiles et l'imagerie redondante.
Q : Cela ne signifie-t-il pas réduire les emplois médicaux?
R : Non. Cela signifie les redéployer vers ce qui compte réellement. Libérer les médecins de cas qui peuvent être gérés efficacement à la première ligne les permet de se concentrer sur des diagnostics complexes, des chirurgies, et des maladies chroniques complexes. L'impact net est un système plus sage, pas un système réduit.
Q : Comment savez-vous que ce modèle fonctionne vraiment?
R : Parce qu'il fonctionne déjà à petite échelle. Spécifik Performance et d'autres organisations appliquent ce modèle quotidiennement. Les résultats cliniques, la satisfaction des patients et l'efficacité des coûts valident l'approche. Ce qui manque, c'est l'adoption à grande échelle.
Q : Y a-t-il des risques à cette intégration?
R : L'unique risque serait de le faire mal, sans coordination réelle. Si vous mélangez les disciplines sans communication adéquate, vous empirez les choses. Mais avec une structure appropriée et une coordination réelle, l'intégration a démontré seulement des bénéfices.
Q : Combien de temps faudrait-il pour voir les résultats à l'échelle du système?
R : Les projets pilotes donneraient des résultats dans 6 à 12 mois. L'adoption provinciale systématique prendrait 2 à 3 ans. L'impact du système complet prendrait 5 à 7 ans. Mais les avantages pour les citoyens se manifesteraient immédiatement dans les régions pionnières.
Q : Et si je suis intéressé à soutenir ce changement?
R : Contactez des organisations comme Spécifik Performance qui bâtissent déjà ce modèle. Demandez à vos représentants politiques pourquoi le Canada ne suit pas les modèles réussis. Surtout, expérimentez une approche interdisciplinaire coordonnée. Le changement personnel crée le changement systémique.
Références
Association canadienne de chiropratique. (2021). Les chiropraticiens canadiens sont bien placés pour réaliser des économies significatives. Communiqué de presse. Récupéré de https://chiropractic.ca
Canadian Healthcare Association. (2020). Intégration des systèmes de santé. Document de recherche. Récupéré de https://cdnhomecare.ca
Canadian Home Care Association. (2020). Intégration des systèmes de santé : cadre et principes. Document de référence.
Grieves, B. (2009). Comparative cost analysis of low back pain management : medical versus chiropractic treatment. Wisconsin Medical Journal, 108(3), 129-135.
Institut canadien d'information sur la santé. (2023). Comptes de la santé 2021-2024. Rapport annuel sur les dépenses de santé au Canada.
Manga, P., Angus, D. E., & Papadopoulos, C. (1993). Le rapport Manga : l'efficacité et le coût-efficacité de la manipulation chiropratique pour le traitement des maux de dos. Document présenté au Ministère de la santé de l'Ontario.
Parlement du Canada. (2018). Étude sur les effectifs du secteur de la santé au Canada. Comité permanent de la santé, Chambre des communes.
Picano E. (2004) « Sustainability of medical imaging », British Medical Journal, 328:578-580.
Statistique Canada. (2021). Enquête sur l'accès aux soins de santé. Publication quotidienne. Récupéré de https://statcan.gc.ca
Avertissement : Cet article examine des modèles de santé théoriques et des données de recherche existantes. Les projections économiques et les réductions de surcharge mentionnées reposent sur des études publiées et des analyses de coûts comparatifs. Les résultats réels dépendront de l'implémentation spécifique, du contexte régional et de la coordination entre professionnels. Consultez toujours des professionnels de santé qualifiés pour des décisions médicales individuelles.